Daunov sindrom je najčešća trizomija u opštoj populaciji. Učestalost Daunovog sindroma je 1:700 kod novorođene djece. Na učestalost Daunovog sindroma utiču prije svega godine majke, tako da se rizik za postojanje Daunovog sindroma povećava kod trudnica koje imaju preko 35 godina. Međutim, to ne znači da su mlađe trudnice u kategoriji koja je bez rizika. U posljednje vrijeme, sve je veći broj mlađih trudnica, kod kojih se u trudnoći detektuje plod sa Daunovim sindromom.
Daunov sindrom se javlja kao posljedica trizomije hromozoma 21. Umjesto dva hromozoma 21 (dizomija), u ovom sindromu ih je tri, zbog čega se i naziva „trizomija 21“.
Karakteristike Daunovog sindroma
Osnovne i najizraženije karakteristike Daunovog sindroma su:
- anomalije srca i/ili drugih organa
- intelektualni disabilitet
- povećan rizik od leukemije
- smanjena otpornost prema infekcijama
- prevremeno starenje i rana pojava demencije
- problemi sa sluhom i vidom…
Šta je uzrok Daunovog sindroma?
Unutar svih tjelesnih ćelija nalaze se sitne strukture zvane hromozomi. Oni nose gene koji određuju način našeg razvoja. Uobičajeno je da čovjek ima 23 para hromozoma u svakoj ćeliji. Kada naš organizam stvara specijalne ćelije potrebne za oplodnju, parovi hromozoma se dijele i rearanžiraju. Nekada se ovi parovi hromozoma ne podjele ispravno, što dovodi do toga da bebine ćelije imaju dodatnu kopiju hromozoma, u ovom slučaju hromozoma broj 21.
Zbog te kopije više, nastaje Trizomija 21, odnosno Daunov sindrom kao posljedica te trizomije.
Nakon mnogo istraživanja o greškama u ćelijama germinativne loze, istraživači su pokazali da je uzrok Daunovog sindroma u više od 90% slučajeva dodatna kopija hromozoma 21 potiče od majke tj. nalazi se u jajnoj ćeliji; u oko 4% slučajeva uzrok je dodatna kopija hromozoma 21 se nalazi u spermi (potiče od oca);.
U preostalim slučajevima, greška se javlja nakon oplodnje.
Ostali roditelji koji su u većem riziku da imaju dijete sa Daunovim sindromom su roditelji sa porodičnom istorijom Daunovog sindroma i roditelji koji nose genetsku translokaciju. Važno je uvijek imati u vidu da nijedan od ovih faktora ne znači da će ovi roditelji definitivno imati bebu sa Daunovim sindromom – gore navedeno samo znači da je povećana verovatnoća za pojavu Daunovog sindroma.
Daunov sindrom – simptomi u trudnoći
Tokom trudnoće ne postoje nikakvi znaci i simptomi majke koji bi mogli ukazati na postojanje ovog sindroma kod bebe. Dakle, trudnica neće osetiti apsolutno nikakve simptome ukoliko plod ima Daunov sindrom.
Vjerovatnoća za postojanje Daunovog sindroma se tokom trudnoće može procijeniti odgovarajućim skrining testovima. Na ultrazvučnom pregledu ginekolog može uočiti sljedeće karakteristike: manja glava bebe u odnosu na ostatak tijela, kratak vrat, dužina prstiju bebe je manja nego što je uobičajeno, položaj očiju u kome su oči iskošene na gore itd…
Daunov sindrom – liječenje
Za Daunov sindrom ne postoji lijek, međutim, postoje ustanove i obrazovni programi koji mogu pružiti podršku djeci sa Daunovim sindromom i njihovim porodicama. Djeca sa ovim stanjem često mogu imati koristi od govorne terapije, radne terapije i fizikalnih vježbi kako bi poboljšali motoričke veštine.
Neki od zdravstvenih problema koji su česti kod ljudi s Daunovim sindromom, kao što su katarakta, problemi sa sluhom, problemi sa štitastom žljezdom, mogu se korigovati i ublažiti adekvatnom medicinskom njegom.
Daunov sindrom – simptomi kod odojčeta
Odojče sa Daunovim sindromom na rođenju može imati normalnu veličinu, međutim, djeca sa ovim stanjem se razvijaju sporije u odnosu na djecu koja ovo stanje nemaju. Osobe sa Daunovim sindromom vrlo često imaju neki stepen intelektualnog disabiliteta, obično blag do umjeren.
Karakteristike Daunovog sindroma na rođenju
Neke od karakteristika koje se mogu uočiti na rođenju su: mala glava i uši, kratak vrat, ispupčen jezik, kose oči, slab mišićni tonus. Zbog usporenosti intelektualnog razvoja, potencijalno se javlja impulsivno ponašanje, smanjene sposobnosti rasuđivanja, poremećaji pažnje i problemi pri učenju.
Daunov sindrom – komplikacije
Medicinske komplikacije koje često prate Daunov sindrom uključuju: urođene srčane mane, gubitak sluha, probleme sa vidom i pojavu katarakte, probleme sa kukovima, veći rizik za oboljevanje od leukemije, hroničnu opstipaciju, ranu pojavu demencije, hipotireozu (smanjena funkcija štitaste žlezde), gojaznost, sklonost ka infekcijama, posebno respiratornim, kožnim i infekcijama urinarnog trakta.
Koji sve testovi na Daunov sindrom u trudnoći postoje?
Postoje nekoliko testova kojima se utvrđuje daunov sindrom. Po načinu izvođenja se dijele na invazivne i neinvazivne.
Invazivne procedure:
Amniocenteza (analiza amnionske tečnosti, tj. plodove vode) i horiocenteza (biopsija horionskih čupica) su testovi koji daju definitinu informaciju i zovu se dijagnostički testovi. Međutim, ovi testovi su invazivni, njihovo izvođenje povećava rizik od spontanog pobačaja. Iz ovog razloga se oni ne predlažu svim ženama.
Amniocenteza
Metoda koja podrazumeva uzimanje plodove vode za biohemijska i citogenetska ispitivanja. To je najstariji dijagnostički postupak u antenatalnoj dijagnostici koji je uveden u kliničku praksu 1966. godine. Optimalno vrijeme za amniocentezu je od 16-18. gestecione nedjelje, jer u tom periodu ima najviše amniocita-deskvamiranih fetalnih ćelija, materica je podobna za transabdominalni pristup i optimalna je količina amnionske tečnosti (oko 200-250ml). Najkasnije se može izvesti do 20. gestacione nedjelje.
Indikacije za izvođenje amniocenteze su: dijagnostika hromozomski uzrokovanih malformacija ploda, izolovane genske abnormalnosti, defekti koji su uslovljeni spoljašnjim faktorima (prenatalna ekspozicija rendgenskom zračenju, teratogenim lekovima, infektivnim agensima).
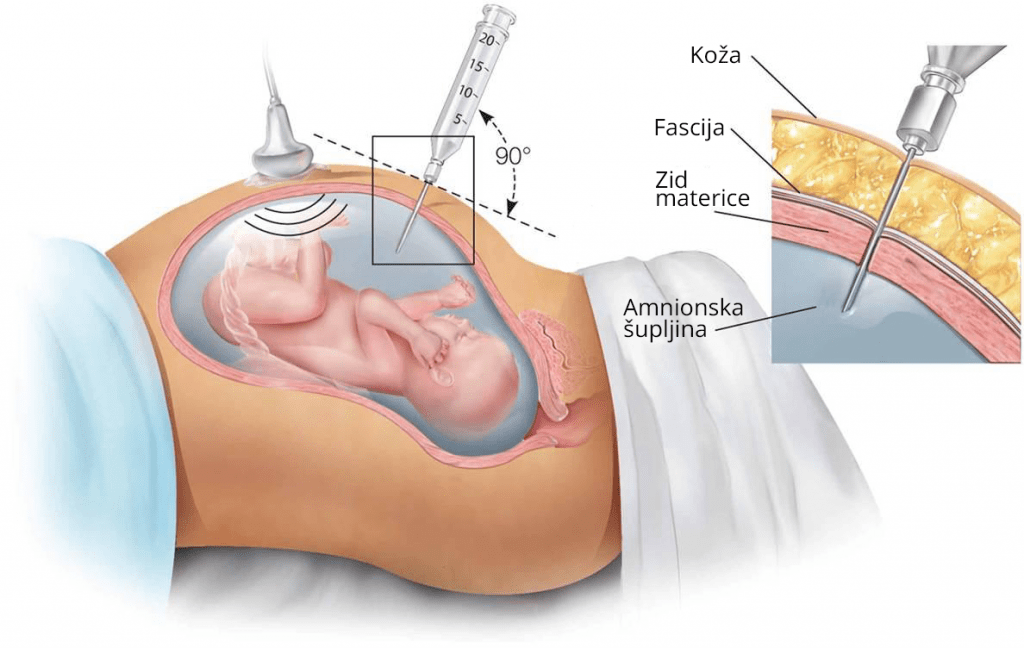
Metoda se izvodi pod kontrolom ultrazvuka, uvođenjem igle kroz trbuh (transabdominalno). Tom prilikom uzima se oko 10-20ml plodove vode, izbegavajući ulazak u poseljično tkivo i mjesto insercije pupčanika. Uvijek se bira intrauterini prostor sa najvećom količinom plodove vode, po pravilu, što dalje od glave ploda. Veoma su važni striktni uslovi asepse kako bi se sprečio eventualni nastanak infekcije.
Rizik od nastanka pobačaja je 0,5-1%, 2,5% kod blizanačkih trudnoća. Komplikacije intervencije mogu biti vezane za majku (oticanje plodove vode i nastanak oligohidramniona, Rh senzibilizacija, infekcije, vaginalno krvarenje, kontrakcije) i vezane za fetus (prevremeni porođaj, oštećenje fetusa usled defekta amnionske membrane, oštećenja nastala nakon oticanja plodove vode.
Horiocenteza (biopsija horionskih čupica – CVS)
Intervencija tokom koje se uzima uzorak horiona radi ispitivanja različitih stanja embriona. Ovakvim postupkom se tehnički veoma rano mogu dobiti resice horiona tj. trofoblasta, jer posteljično i fetalno tkivo imaju isto porijeklo.
Predlaže se poslije 10. nedjelje gestacije, optimalno 11-13. gestacione nedjelje.
U materijalu koji je dobijen biopsijom horiona moguće je analizirati hromozome (kariotipizacija ploda), odrediti specifične genske defekte i utvrditi poremećaj enzimske aktivnosti u porodicama za koje se zna da takvi defekti postoje. Uredan rezultat kariotipa ne garantuje izostanak nekih drugih poremećaja koji se ne mogu utvrditi ovom analizom.
Prije početka intervencije majka potpisuje pristanak i saglasnost o prihvatanju rizika i mogućih komplikacija.
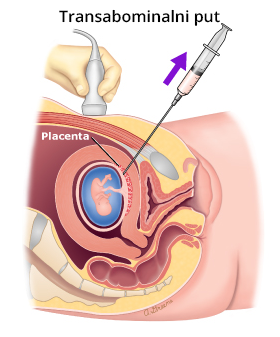
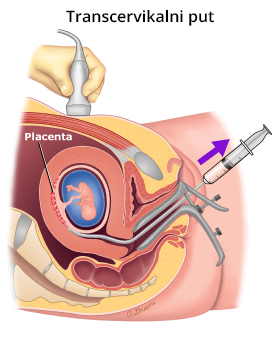
Metoda se izvodi pod kontrolom ultrazvuka, uvođenjem igle u tkivo trofoblasta. Put uvođenja igle može biti kroz trbuh (transabdominalni) i grlić materice (transcervikalni), a izbor pristupa zavisi od afiniteta i obuke izvođača, lokalizacije trofoblasta i starosti trudnoće.
Intervencija nosi rizik od nastanka spontanog pobačaja 1-3%, koji je za oko 1% veći nego kod amniocenteze i direktno je zavisan od gestacijske starosti i iskustva operatera. Komplikacije mogu biti vezane za majku (vaginalno krvarenje, kontrakcije, spontani pobačaj, mozaicizam posteljice u 1%) i vezane za fetus (izostanak razvoja distalnih delova ekstremiteta, mikrokrvarenje u amnionskoj tečnosti, stvaranje tačkastih adhezija).
Kordocenteza
Ova metoda podrazumeva punkciju umbilikalnih krvnih sudova kroz trbuh (transabdominalno) pod kontrolom ultrazvuka pri čemu se dobija fetalna krv. Optimalno vrijeme za izvođenje kordocenteze je od 20-22 gestacione nedjelje. Najčešće indikacije za kordocentezu obuhvataju ispitivanje abnormalnog kariotipa ploda poslije amniocenteze ili biopsije horiona.
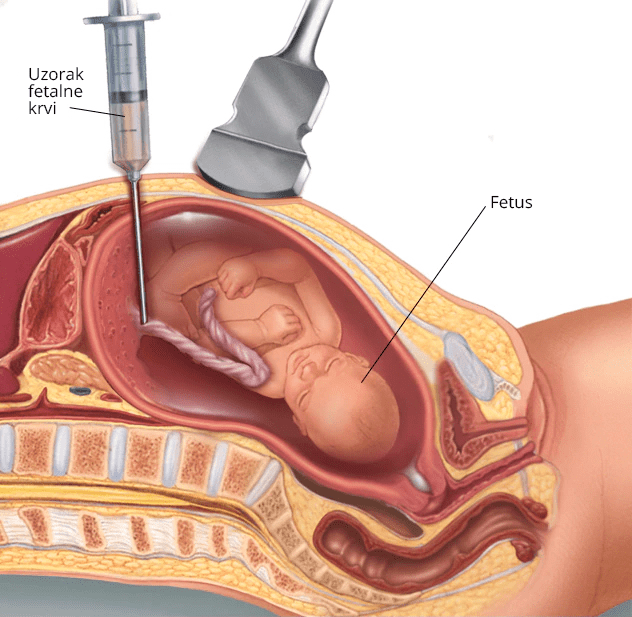
Druge indikacije mogu biti: Rh izoimunizacija, kongenitalne infekcije ploda, nasljedne hematološke bolesti, stanja imunodeficijencije, ispitivanje acido-baznog statusa.
Metoda se izvodi pod kontrolom ultrazvuka, uvođenjem igle kroz trbuh i uzima se 1-5 ml fetalne krvi u zavisnosti od vrste ispitivanja.
NEINVAZIVNA DIJAGNOSTIKA:
Ultrazvuk
Ultrazvuk je neinvazivna metoda prenatalne dijadnostike, a izuzetno je koristan za vizualizaciju fetusa i fetalnih organa. Lak je za korišćenje i trenutno daje rezultat koji je dokumentovan slikom.
Za detekciju hromozomskih anomalija veoma je važno merenje nuhalnog nabora ili tzv. nuhalne translucencije (NT) u periodu od 12. do 14. nedjelje gestacije. Također od značaja je prisustvo i dužina nosne kosti, položaj i stanje placente, kao i srčana akcija kod ploda. Nuhalni nabor (NT) do 3 mm smatra se urednim nalazom.
Pouzdanost zavisi od mnogih faktora, kako tehničkih, tako i ljudskih, odnosno kadrovskih.
Dabl test
Biohemijski test koji se izvodi iz krvi i uključuje analizu plazmatskog proteina A(PAPP-A) i slobodnog beta hCG(fhCG) u periodu od 12. do 14. nedelje gestacije. Biohemijsku analizu iz krvi poželjno je uraditi istog dana kada i ultrazvuk, ali se toleriše kašnjenje do 48h. Radi se o statističkoj procjeni vjerovatnoće rizika, gde se dobijeni parametri obrađuju i izdvaja se rizična grupa trudnica koja se šalje na dodatna ispitivanja. Parametri koje je potrebno uzeti u obzir jesu: tjelesna težina i starost trudnice, informacije o trudnoći (jednoplodna/bliznačka, prirodna/vantelesna oplodnja) i štetne navike u trudnoći, kao na primjer konzumacija cigareta.
Uredan rezultat dabl/tripl testa nije garancija da ne postoji neki od hromozomskih poremećaja, a također ni povećan rizik ne mora da znači obavezno prisustvo hromozomskog poremećaja. Smatra se da je stopa detekcije hromozomskih poremećaja mjerenjem nuhalnog nabora i dužine nosne kosti između 75 i 80% u zavisnosti od hromozomopatije. Zajedno sa dostupnim biohemijskim markerima povećava se stopa detekcije hromozomopatija na oko 85-95%. Ovo znači da uredan ultrazvučni nalaz i uredan nalaz biohemijskog dabl testa isključuje poremećaj nasljednog matarijala u oko 90% slučajeva, dok 10% rizika bračni par preuzima na sebe.
Izveštaj je suštinski samo statistika – iskazuje sa potencijalnim rizikom (1:100, 1:5000 i slično).
Tripl test
Tripl test uključuje analizu alfafetoproteina (AFP), estriola i horiogonadotropina (HCG) u periodu od 16. do 18. gestacione nedjelje. Uzimajući u obzir ove parametre također se izračunava verovatnoća poremećaja kod fetusa. Tripl testom moguće je detektovati Daunov sindrom u 69% slučajeva. Izveštaj je suštinski samo statistika – iskazuje sa potencijalnim rizikom (1:100, 1:5000 i slično).
Neinvazivni prenatalni test (NIPT)
NIPT je skraćenica za neinvazivni prenatalni test, koji analizira DNK fetusa izolovan u majčinoj krvi sa ciljem identifikovanja genetskih sindroma, kao što su hromozomske trizomije i aneuploidije polnih hromozoma fetusa. Za razliku od ostalih, konvencionalnih skrining metoda u trudnoći, NIPT nije statistički metod, nego precizan način detekcije traženih aneuploidija i trizomija. Veoma je važno da je pri analizi detektovano najmanje 2,8% bebine DNK u krvi majke, kako bi se rezultat smatrao relevantnim.
Također, velika prednost neinvazivnih prenatalnih testova je to što se izvode već od 10. nedjelje trudnoće.
Testovi najnovije generacije, poput Premium Genetics prenatalnog testa su izuzetno precizni, sa čak 99.99% pouzdanošću otkrivaju prisustvo Daunovog, ali i ostalih važnih sindroma.
Novina su testovi koji analiziraju dodatno čak 100 monogenskih bolesti, kao što je Premium Generics monogenske test.
Ovi testovi su sve veći izbor trudnica, jer su komforni i ne nose nikakav rizik za majku i dete, te su odličan način za izbjegavanje mnogobrojnih, vrlo često bespotrebnih invazivnih procedura.